En uppdaterad förklaring
(Utdrag ur ett kompendium jag skrivit)

Diagnosens historia
Termen Postural Ortostatiskt Takykardi Syndrom myntades 1993, då den för första gången användes i en vetenskaplig artikel av Dr. Ronald Schondorf och Dr. Philip Low, forskare vid Mayo Clinic (Riksförbundet för ME-patienter 2024). Symtombilden och fenomenet i sig sträcker sig dock betydligt längre bakåt i tiden, där diagnosen gått under en rad olika namn under århundraden. Diagnosen beskrevs för första gången i en vetenskaplig artikel 1871 av Da Costa, som kallade tillståndet för “irritable heart syndrome”. Da Costa beskrev hur soldater under 1960-talets amerikanska inbördeskrig drabbades av någon form av infektion och sedan förblev oförmögna att återgå i tjänst på grund av symtom som takykardi (Y. Lei m.f.l 2019, s.334). Några decennier senare kom detta tillstånd att beskrivas som “soldier’s heart” av Lewis och Wood, vilka även beskrev symtom som träningsintolerans och extrem trötthet. Under 1920-talet beskrevs tillståndet i Sverige, då under namnet “arteriell ortostatisk anemi” (Fedorowski 2018). 1982 användes termen “postural takykardi syndrom” av Rosen och Kryer för att beskriva patienter med en handikappande takykardi vid stående utan samtidigt hypotoni (Y. Lei m.f.l 2019, s.334).
Postural Ortostatiskt Takykardi Syndrom
POTS står för Postural Ortostatiskt Takykardi Syndrom och är en form av dysautonomi, det vill säga en störning av det autonoma (icke-viljestyrda) nervsystemet (Riksförbundet Ehlers-Danlos Syndrom 2020). Det autonoma nervsystemet reglerar alla de kroppsliga funktioner vi inte kan styra, såsom puls, blodtryck, matsmältningen, njurarna, pupillerna, kroppstemperatur och andning.
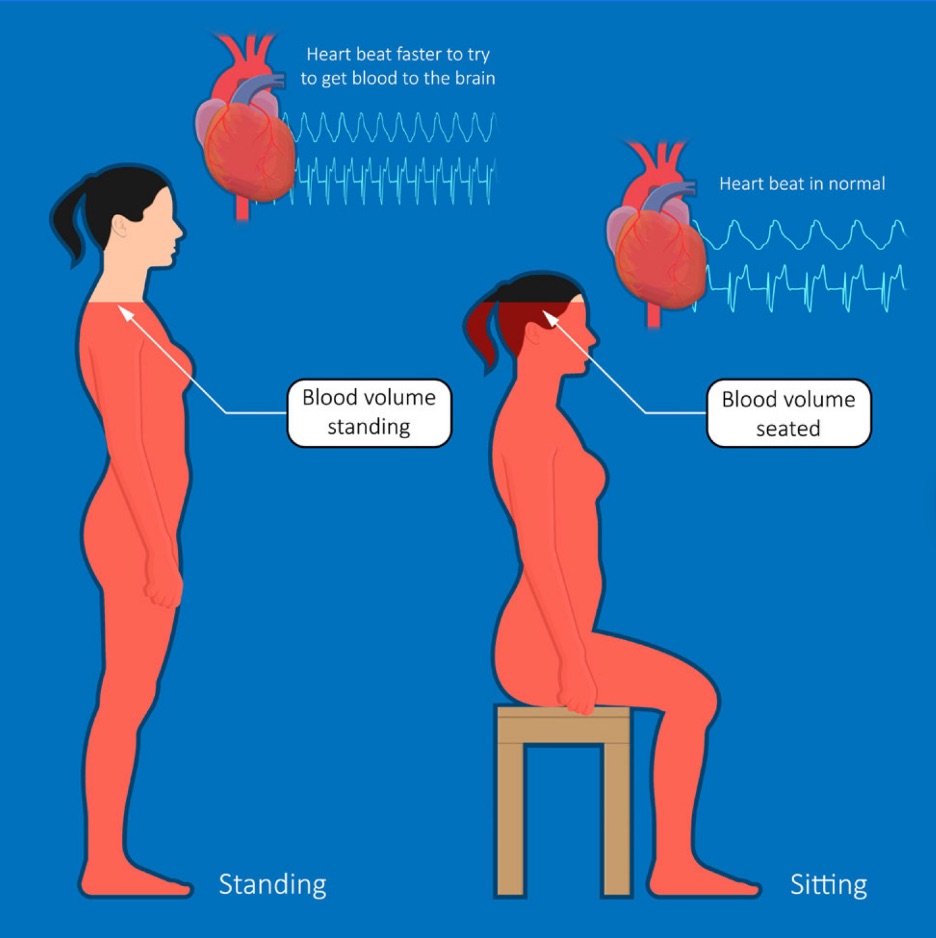
Kardinalsymtomet för diagnosen är den pulsökning som förekommer vid uppresning (Magnusson 2023). Hos en frisk individ anpassar sig kroppen till gravitationen med hjälp av det autonoma nervsystemet, som ser till att snabbt pumpa upp syrerikt blod till hjärnan (Riksförbundet Ehlers-Danlos Syndrom 2020). Vid POTS förekommer en så kallad ortostatisk dysreglering, vilket innebär att kroppen har svårt att pumpa upp blodet tillräckligt snabbt till hjärnan, med följden att blodet istället stannar i benen (Åberg, Mattsson & Magnusson 2018). Hjärtat tvingas då att kompensera genom att slå fortare, vilket resulterar i takykardi. Det minskade blodflödet till hjärnan orsakar symtom som yrsel och svimningskänsla, ibland även svimning. Orsaken till detta är ännu oklar men det kan ha något att göra med att POTS-patienter ofta har en något lägre blodvolym jämfört med friska individer (Riksförbundet Ehlers-Danlos Syndrom 2020). Upp till 70% av patienterna har en reducerad blodvolym, med en genomsnittlig reducerad plasmavolym på 13% (Y. Lei m.f.l 2019, s.334).
Diagnostik
Diagnosen ställs vid en pulsökning på över 30 slag eller en hjärtfrekvens på 120 slag per minut (40 hos minderåriga) inom tio minuter av uppresning till stående (Magnusson 2023). Pulsökningen ska ske i frånvaro av symtomgivande ortostatisk hypotension eller blodtrycksfall, vilket innebär att blodtrycket inte får sjunka mer än 20 mm Hg. Symtomen ska ha varat i mer än 6 månader, i vissa fall 3, och sakna annan medicinsk orsak (Åberg, Mattsson & Magnusson 2018). Diagnosen ställs ofta med hjälp av ett så kallat tilt-test, bestående av en brits som tiltas från 90 grader upp till stående position (70 grader) (Riksförbundet Ehlers-Danlos Syndrom 2020). Under testet ligger patienten fastspänd på tiltbrädan, medan puls och blodtryck mäts kontinuerligt. Syftet är att se hur det autonoma nervsystemet svarar på lägesförändringar utan att mekanismer såsom benmusklerna arbetar för att hjälpa blodet att komma upp till hjärnan. Exempel på ytterligare tester som förekommer i den diagnostiska processen är EKG, blodprover för bland annat tyroideafunktion, magnetröntgen, CT, arbetsprov och ultraljud av hjärtat (Magnusson 2023).
Det autonoma nervsystemet
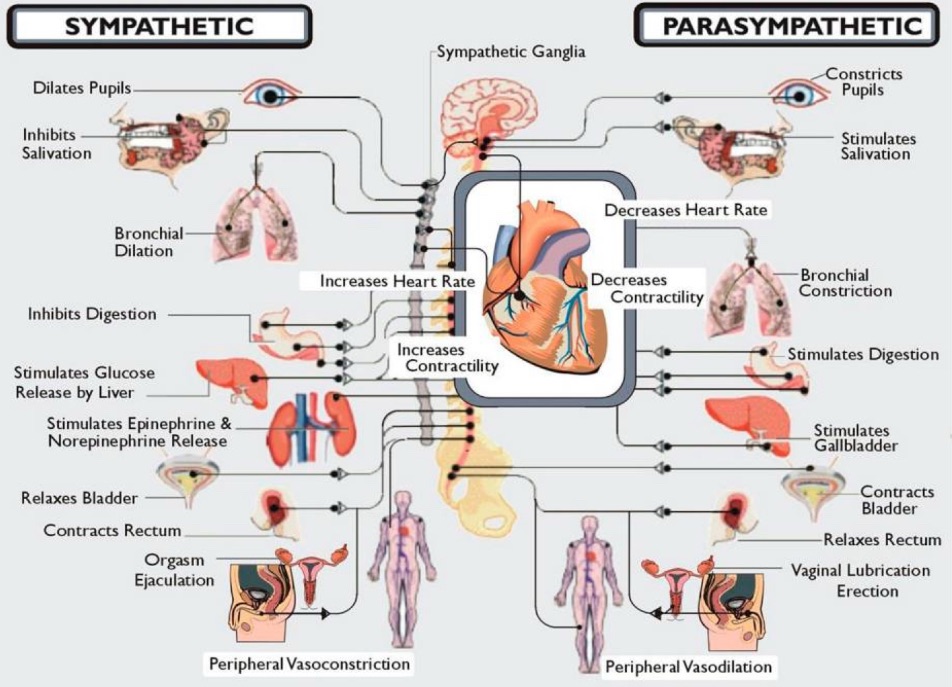
Det autonoma nervsystemet (ANS) reglerar all de kroppsliga funktioner vi inte kan styra över, såsom andning, puls, blodtryck, matsmältning, njurarna, urinblåsan, ögonen och kroppstemperaturen (Dysautonomia International What is dysautonomia? u.å). Förenklat kan det autonoma nervsystemet delas upp i tre delar: det parasympatiska nervsystemet, det sympatiska nervsystemet och det enteriska nervsystemet (Tuominen 2024). Det enteriska nervsystemet reglerar mag- och tarmkanalen, medan de övriga två delarna agerar som varandras motsatser. Det sympatiska nervsystemet kallas ofta för “fight or flight” eller “kamp eller flykt” och aktiveras vid exempelvis stress eller rädsla. Detta nervsystem gör bland annat att stresshormonerna noradrenalin och adrenalin frigörs, vilket resulterar i att pupillerna drar ihop sig, pulsen ökar, matsmältningen stannar av, ökad svettning och att mindre saliv utsöndras. Det parasympatiska nervsystemet är mest aktivt i lugna situationer då kroppen byggs upp och återhämtar sig, och resulterar bland annat i att pulsen minskar, matsmältningen stimuleras, pupillerna vidgas och att salivproduktionen ökar (Tuominen 2024). En vanlig missuppfattning är att patienter med POTS endast upplever symtom vid uppresning. Då det autonoma nervsystemet reglerar kroppens alla funktioner resulterar en rubbning av detta symtom i symtom från hela kroppen, vilka förekommer oavsett läge. Även om fåtal av symtomen, såsom yrsel, takykardi, pre syncope/syncope och blodtrycksfall triggas igång av uppresning, så förekommer de övriga symtomen konstant, oberoende av lägesförändring (Dysautonomia International Postural Orthostatic Tachycardia Syndrome u.å). Symtomen kan även förvärras till följd av orsaker såsom infektion, stress, motion, långvarigt stående, vätskebrist och värme (John Hopkins u.å).
Symtom
En rubbning av det autonoma nervsystemet resulterar i en mängd symtom från kroppens alla system (Dysautonomia International What is dysautonomia? u.å). Exempel på symtom som kan förekomma vid POTS är bland annat:
- Hjärtklappning
- Takykardi
- Arytmier, hjärtrytmrubbningar
- Yrsel
- Svimningskänsla, i vissa fall även svimning
- Pre syncope
- Bröstsmärtor
- Lågt/högt blodtryck
- Blodtrycksfall
- Tremor, skakningar
- Balanssvårigheter, ben som ger vika
- Dyspné, andningssvårigheter
- Intolerans mot träning/rörelse
- Fatigue, påtaglig trötthet
- Sömnsvårigheter
- Illamående
- Huvudvärk
- Dimsyn
- Svimning/kollaps
- Mag- och tarmbesvär
- Kognitiva svårigheter, koncentrationssvårigheter, hjärndimma, minnessvårigheter
- Problem med temperaturreglering
- Ökad eller avsaknad av svettning
- Led- och muskelsmärtor
- Dimsyn, synsvårigheter
- Krampanfall
- Torra ögon
- Torr mun
- Frekvent urinering
- Ökad törst
- Känslighet för sinnesintryck (ljud, ljus, beröring)
- Svullnad, ödem
- Stora pupiller
- Hypoglykemi (lågt blodsocker)
- Raynauds fenomen, lila extremiteter
Med flera.
Källor: (Magnusson 2023), (Cleveland Clinic 2022), (Riksförbundet Ehlers-Danlos Syndrom 2020).
Ortostatisk intolerans
Vid POTS förekommer en så kallad ortostatisk intolerans, vilket innebär att kroppens cirkulation inte kan anpassa sig till upprätt ställning (Gilvad, 2021). Jämfört med friska individer tillförs det vid ortostatisk intolerans en betydligt lägre volym blod tillbaka till hjärtat under uppresning (National Institutes of Neurological Disorders and Stroke, u.å). Detta resulterar i ett minskat blodflöde till hjärnan, vilket uttrycker sig genom symtom såsom yrsel, blodtrycksfall och förvärrade symtom vid upprätt position.
Patofysiologi och subtyper
Etiologin bakom POTS är ännu okänd, men ett flertal patofysiologiska processer har identifierats (Åberg, Mattsson & Magnusson 2018). Det finns även en rad vanliga utlösande faktorer bland de drabbade, däribland infektioner, vaccin, graviditet, huvudtrauma, medicinska ingrepp och operationer (Dysautonomia International Postural Orthostatic Tachycardia Syndrome u.å). Troligtvis förekommer det någon form av genetisk sårbarhet som triggas igång av någon av dessa faktorer, då POTS tycks gå i släkten bland patienterna (Vernino m.fl. 2021). Det är snarare mer regel än undantag att patienter med POTS har samsjuklighet i fler än en kronisk sjukdom, där några av dessa sjukdomar tycks höja risken för att utveckla POTS.
Antikroppar mot acetylokolinreceptorer är överrepresenterade bland POTS-patienter, vilket talar för att det kan finnas en autoimmun komponent (Magnusson 2023).
Hypovolemisk POTS
Blodvolymen är som sagt reducerad hos upp till 70% av patienterna (Åberg, Mattsson & Magnusson 2018). Vid hypovolemi hos friska personer stimuleras reninfrisättning, det vill säga den enzym som hjälper till att öka blodflödet och blodtrycket. Detta medför en stegring av angiotensin II- och aldosteronnivåer, vilka stimulerar kärlsammandragning och retention av salt och vätska. Hos POTS-patienter med hypovolemi är nivåerna av renin och aldosteron låga, vilket innebär att kärlen har svårt att dra ihop sig, med följden att blodet samlas i benen (Åberg, Mattsson & Magnusson 2018).
Hyperadrenergisk POTS
Upp till 50 procent av patienterna har ökad central sympatisk aktivering i stående (Y. Lei m.f.l 2019, s.334). Detta kan ses i form av ökade noradrenalinnivåer tillsammans med takykardi, fluktuerande blodtryck, svettning och ibland hypertension, det vill säga högt blodtryck, vid tilt-test (Åberg, Mattsson & Magnusson 2018). Dessa patienter tenderar även att ha mer symtom som tyder på sympatisk överaktivering, som exempelvis palpitationer, tremor/skakningar och svettning (Y. Lei m.f.l 2019, s.334). Episoderna kan utlösas av ortostatisk stress, det vill säga upprätt ställning, emotionell stress eller fysisk aktivitet (Åberg, Mattsson & Magnusson 2018). Hyperadrenergisk POTS delas upp i två subtyper, där den hyperadrenerga komponenten kan vara antingen primär eller sekundär. Vid sekundär hyperadrenergsik POTS orsakas mekanismen av något annat än POTS:en i sig, som till exempel en katekolaminproducerande tumör, hypertyreos eller läkemedel. Primär hyperadrenergisk POTS tros vara en kompensatorisk mekanism till följd av exempelvis hypovolemi eller perifer dysautonomi, det vill säga en skada på de perifera nerverna (Åberg, Mattsson & Magnusson 2018).
Neuropatisk POTS
Omkring hälften av POTS-patienterna har perifer sympatisk denervation, vilket ses främst i de nedre extremiteterna (Y. Lei m.f.l 2019, s.334). Detta innebär att perifera nerver har skadats; de nervtrådar som går ut i kroppens alla extremiteter, vilket i sin tur påverkar dess funktion och leder till en avsaknad av funktioner såsom svettning (Åberg, Mattsson & Magnusson 2018). Vidare innebär en skada på de perifera nerverna att benens blodkärl saknar förmågan att dra ihop sig tillräckligt, vilket i sin tur resulterar i ett reducerat venöst återflöde och minskad slagvolym. Blodet samlas alltså i benen, varpå kroppen tvingas att kompensera genom att öka den sympatiska tonen, vilket orsakar takykardi (Y. Lei m.f.l 2019, s.334). En ganglionär acetylkolinreceptorantikropp har identifierats hos 14 procent av patienterna, vilket talar starkt för en autoimmun komponent (Åberg, Mattsson & Magnusson 2018).
Förekomst
70-80% av de drabbade är kvinnor i fertil ålder, men även män kan drabbas (Riksförbunder Ehlers-Danlos Syndrom 2020). I USA beräknas 1-3 miljoner människor ha POTS, men det förekommer världen över. I sviterna av Corona-pandemin har antalet POTS-patienter ökat lavinartat, där många av de som drabbats av postcovid har POTS som en del av sjukdomsbilden (Svenska Covidföreningen). Omkring 400 miljoner människor har drabbats av postcovid, av vilka en tredjedel beräknas ha POTS (Riksförbundet för ME-patienter 2024).
Samsjuklighet
Patienter med POTS har ofta ett flertal andra kroniska diagnoser och sjukdomar vilket försvårar sjukdomsbilden ytterligare. Till de vanligaste hör Ehlers-Danlos syndrom, migrän, mastcellsaktiveringssyndrom, celiaki, Sjögrens Syndrom, och Myalgisk Encefalomyelit (Åberg, Mattsson & Magnusson 2018). Även Gastroparesis, reumatoid artrit och SLE är vanligt förekommande, samt sköldkörtelsjukdomar (Verino m.fl 2021).
Behandling
POTS räknas som en kronisk sjukdom då den saknar botemedel (Verino m.fl 2021). Behandlingen går ut på att lindra symtomen, vilket kan ske både icke-farmakologiskt, i form av livsstilsförändringar, och farmakologiskt, det vill säga med hjälp av läkemedel. Exempel på icke-farmakologiska insatser är bland annat ett ökat intag av vätska och salt, vilka syftar till att öka blodvolymen och blodtrycket (Verino m.fl 2021). Kompressionskläder rekommenderas för att hjälpa till med att få upp blodet till huvudet. Fysioterapi och en arbetsterapeut har visat sig hjälpsamt för en stor del patienter (John Hopkins Postural Orthostatic Tachycardia Syndrome (POTS), u.å).
Läkemedelsbehandling kan bland annat ske i form av betablockerare (såsom Propranolol), sinusnodhämmare (Ivabradin), kärlsammandragande medel för att höja blodtrycket (Midodrin), Fludrocortison som påverkar salt- och vätskebalansen i kroppen och Pyridogstigmin, vilket verkar genom att hämma nedbrytningen av acetylokolin (Verino m.fl 2021). Då POTS är ett så pass heterogent syndrom i den bemärkelsen att sjukdomsbilden skiljer sig så mycket mellan olika patienter är det viktigt att individanpassa behandlingen. Majoriteten av POTS-patienter går i behandling hos en kardiolog (hjärtläkare), detta trots att POTS inte är en hjärtsjukdom. Anledningen till att kardiologer behandlar POTS är att de fåtal läkemedel som kan användas för symtomlindring mestadels består av hjärtmediciner. Läkemedel som Ivabradin kan inte förskrivas av exempelvis primärvården, utan måste komma från en specialistmottagning.
Funktionsförmåga och livskvalitet
Funktionsförmågan hos POTS-patienter varierar kraftigt, där en del patienter har så pass milda symtom att de kan fortsätta med sina studier, arbete och andra aktiviteter, medan andra är så pass påverkade att de har svårt eller rent av är oförmögna att utföra dagliga vardagssysslor såsom att duscha, äta, sitta upprätt, gå eller stå (Dysautonomia International Lifestyle Adaptations for POTS, u.å). Funktionsförmågan hos POTS-patienter har visat sig vara jämförbar med den hos patienter med kronisk obstruktiv lungsjukdom (KOL) eller kronisk hjärtsjukdom.
Omkring 25% av POTS-patienter är för svårt sjuka och funktionsnedsatta för att arbeta eller studera (Dysautonomia International Lifestyle Adaptations for POTS, u.å). Studier visar att livskvaliteten hos dessa patienter är jämförbar hos dem på dialys för njursvikt.
Referenslista
Riksförbundet Ehlers-Danlos Syndrom. POTS (Postural ortostatisk takykardi syndrom). (2020-08-25) https://ehlers-danlos.se/pots/
Magnusson, P. Internetmedicin. Posturalt Ortostatiskt Takykardi Syndrom, POTS. (2023-05-24)
https://www.internetmedicin.se/kardiologi/posturalt-ortostatiskt-takykardisyndrom-pots
Åberg, I. Mattsson, G. Magnusson, P. Läkartidningen. Posturalt Ortostatiskt Takykardi Syndrom- handikappande tillstånd som främst drabbar kvinnor. (2018-10-09) https://lakartidningen.se/klinik-och-vetenskap-1/artiklar-1/rapport/2018/10/posturalt-ortostatiskt-takykardisyndrom-handikappande-tillstand-som-framst-drabbar-kvinnor/
Cleveland Clinic. Postural Orthostatic Tachycardia Syndrome (POTS). (2022-09-09) https://my.clevelandclinic.org/health/diseases/16560-postural-orthostatic-tachycardia-syndrome-pots
Y. Lei, L. S. Chew, D. S. Sheldon, R. R.Raj, S. Cleveland Clinic Journal of Medicine. Evaluating and managing postural tachycardia syndrome. (2019-05-01) https://www.ccjm.org/content/ccjom/86/5/333.full.pdf
Dysautonomia International. What is dysautonomia? (u.å) https://www.dysautonomiainternational.org/page.php?ID=34
Tuominen, P. 1177. Så fungerar nervsystemet. (2024-01-17) https://www.1177.se/liv–halsa/sa-fungerar-kroppen/hjarna-ryggmarg-och-nerver/
Dysautonomia International. (u.å) Postural Orthostatic Tachycardia Syndrome. (u.å) https://www.dysautonomiainternational.org/page.php?ID=30
John Hopkins. Postural Orthostatic Tachycardia Syndrome (POTS). (u.å) https://www.hopkinsmedicine.org/health/conditions-and-diseases/postural-orthostatic-tachycardia-syndrome-pots
York Rehab Clinic. Postural Orthostatic Tachycardia Syndrome (POTS). (2024-05-25) https://www.yorkrehabclinic.ca/blog/postural-orthostatic-tachycardia-syndrome-pots/
Svenska Covidföreningen. Om postcovid. (u.å) https://covidforeningen.se/forskning-kunskap/om-postcovid/
Riksförbundet för ME-patienter. Prof Artur Fedorowski- Looking beyond sinus tachycardia. (2024-10-17) https://www.youtube.com/watch?v=dQGyZP0KmLg
Fedorowski, A. Postural orthostatic tachycardia syndrome: clinical presentation, aetiology and management. (2018-11-23) https://pubmed.ncbi.nlm.nih.gov/30372565/
Vernino, S. Bourne, K. Stiles, L. Grubb, B. Fedorowski, A. Stewart, J. Arnold, A. Pace, L. Axelsson, J. Boris, J. Jeffrey, M. Goodman, B. Chémali, K. Chung, Tae. Goldstein, D. Diedrich, A. Miglis, M. Cortez, M. Miller, A. Freeman, R. Biaggioni, I. Rowe, P. Sheldon, R. Shibao, C. Systrom, D. Cook, G. Doherty, T. Abdallah, H. Darbari, A. Raj, S. Postural orthostatic tachycardia syndrome (POTS): State of the science and clinical care from a 2019 National Institutes of Health Expert Consensus Meeting – Part 1. (2021-06-05). https://pmc.ncbi.nlm.nih.gov/articles/PMC8455420/
Dysautonomia International. Lifestyle Adaptations for POTS. (u.å) https://www.dysautonomiainternational.org/page.php?ID=44
John Hopkins. Postural Orthostatic Tachycardia Syndrome. (u.å) https://www.hopkinsmedicine.org/health/conditions-and-diseases/postural-orthostatic-tachycardia-syndrome-pots
National Institute of Neurological Disorders and Stroke. Postural Tachycardia Syndrome (POTS). (u.å) https://www.ninds.nih.gov/health-information/disorders/postural-tachycardia-syndrome-pots

Lämna en kommentar